- - Utilizzo del computer, smartphone o altri dispositivi digitali.
- - Utilizzo delle lenti a contatto.
- - Invecchiamento, la sindrome dell’occhio secco può verificarsi in qualsiasi età, ma diventa sempre più comune soprattutto dopo i 50 anni.
- - Menopausa, le donne in post-menopausa sono maggiormente a rischio di occhi asciutti rispetto agli uomini della stessa età.
- - Ambiente interno, aria condizionata, ventilatori a soffitto e sistemi di riscaldamento ad aria forzata possono ridurre l’umidità e accelerare l’evaporazione della lacrime.
- - Ambiente esterno, climi aridi e condizioni secche o ventose aumentano il rischio di occhi secchi.
- - Fumo, oltre agli occhi asciutti, il fumo è stato collegato a gravi problemi agli occhi, tra cui la degenerazione maculare, la cataratta e l’uveite.
- - Condizioni di salute, alcune malattie sistemiche – come diabete, malattie associate alla tiroide, lupus, artrite reumatoide e sindrome di Sjogren – contribuiscono alla secchezza oculare.
- - Alcuni farmaci – inclusi antistaminici, antidepressivi, alcuni farmaci per la pressione sanguigna – possono aumentare il rischio di occhio secco.
- - Problemi alle palpebre, la chiusura incompleta delle palpebre durante il sonno – una condizione chiamata lagoftalmo, che può essere causata dall’invecchiamento o si verifica dopo la blefaroplastica cosmetica o altre cause – può causare grave secchezza oculare che può portare, se non trattata, a un’ulcera corneale.
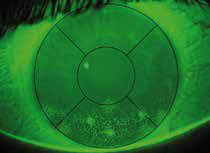
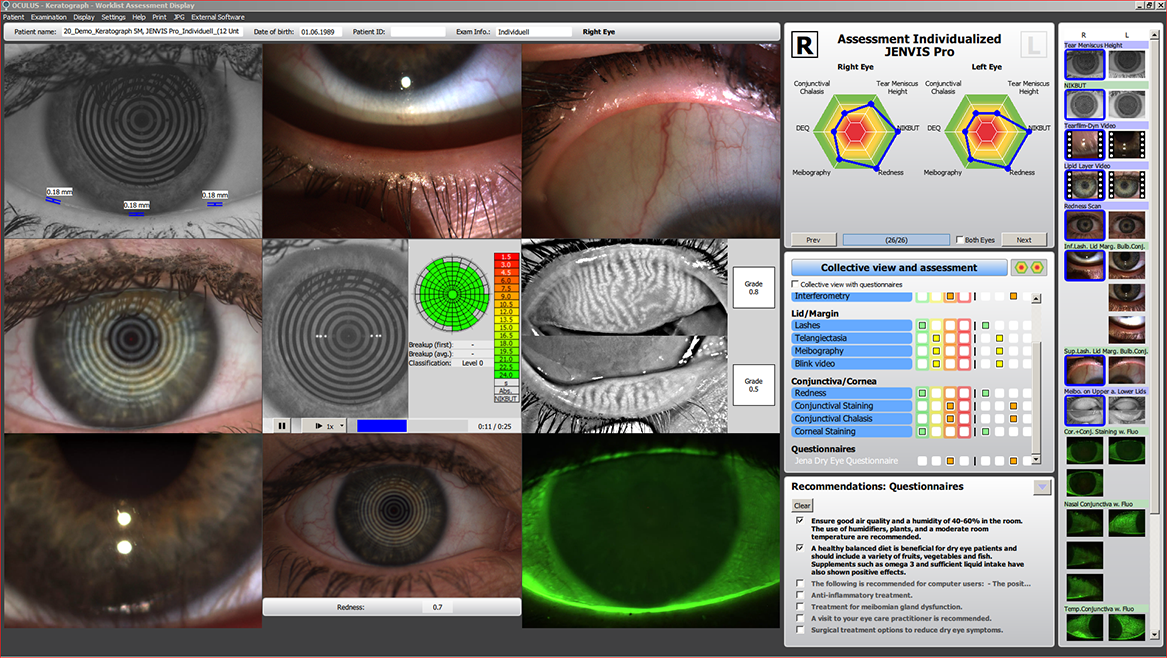
La sindrome dell’occhio secco è causata da un’insufficiente e cronica lubrificazione dell’occhio; le condizioni di umidità sulla superficie dell’occhio, infatti, sono scarse. Le conseguenze di questa condizione variano dalla secchezza all’irritazione dell’occhio, alla costante infiammazione e persino a cicatrici sulla superficie anteriore della cornea. Cosi detto viene spesso diagnosticato come cheratocongiuntivite secca. La lacrimazione è un sistema completo e ha diversi funzioni. Viene prodotto nella glandula lacrimale (sostanza acquosa) e delle glandule palpebrale che si trovano sui bordi della palpebra. Il difetto o il sintomo puo venire dalla glandula lacrimale (ca. 10%) o della mancanza della produzione del mucco della palpebra (90%). Un altro termine utilizzato è quello di sindrome della lacrima disfunzionale, per indicare che a essere inadeguata non è solo la qualità di lacrime, ma anche la loro qualità.
Quali sono i sintomi dell’occhio secco?

- - Sensazione di bruciore
- - Prurito agli occhi
- - Occhi pesanti eirritati
- - Sensazione di secchezza
- - Occhi rossi
- - Fotofobia (sensibilità alla luce)
- - Visione offuscata
- - Sensazione di avere un corpo estraneo nell’occhio
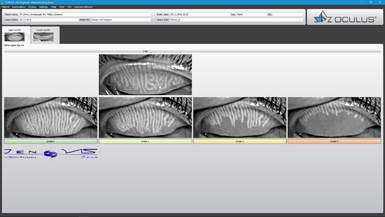
La secchezza oculare può essere dovuta ad una limitata quantitá di lacrime o ad un difetto nella loro composizione. La lacrimazione infatti permette alla superficie dell’occhio di restare non solo idratata ma anche al sicuro grazie alle proprietá antisettiche delle stesse lacrime: un ruolo non solo lubrificante ma anche protettivo.
Una normale pellicola lacrimale è costituita da 3 componenti principali:
1. Una componente grassa, prodotta dalla ghiandola di Meibomio presente nella parte interna dell’occhio. Questa componente lipidica protegge dall’evaporazione.
2. Una componente acquosa, prodotta dalle ghiandole lacrimali situate sul retro delle palpebre superiori, utile ad aumentare la lubrificazione.
3. Una componente mucosa(composta da mucina), prodotta dalle cellule presenti nella congiuntiva che tappezza la superficie esterna della sclera e contribuisce ad ancorare e a diffondere le lacrime sulla superficie dell’occhio.
Disfunzioni a livello di una delle componenti della pellicola lacrimale possono provocare secchezza oculare e, a seconda delle componente interessata, esistono diverse categorie di occhi asciutti.
Trattamento e prevenzione dell’occhio secco
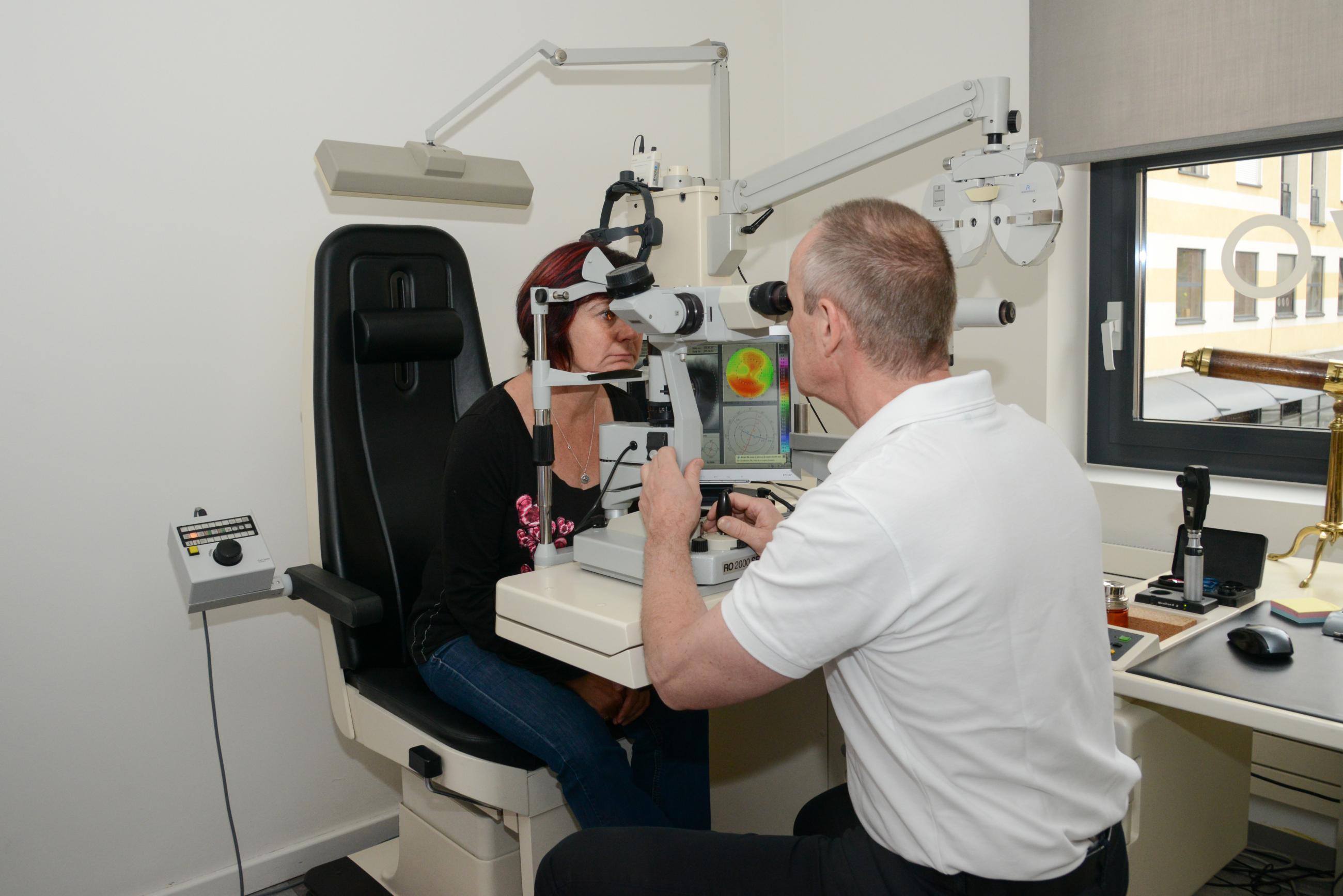
Prima di tutto bisognerebbe trovare la causa (meibomiam gland dysfunction MGD, Demodex, igiene della palpebra, blepharite, disfunziona della palpebra o glandula lacrimale, etc.) Esistono diverse opzioni di trattamento per la sindrome dell’occhio secco. In molti casi, l’uso routinario di lacrime artificiali e modifiche comportamentali, trattamento di calore, trattamento di stimolazione delle glandule, igiene della palpebra per nominare alcuni soluzioni. Per determinare una strategia ottimale è necessario di fare un controllo specifico.